A múltkori vicces poszt után visszakanyarodunk egy jóval komolyabb témához, ezúttal néhányan úgy gondolták, jó dolog elriasztani a cukorbetegeket a kezeléstől.
Az írás háttértörténete körüli nyomozás már egy kisebb kalanddal ért fel. A magyar változatot Szendi Gábor honlapján olvashatjuk, ő a GreenMedInfo nevű honlapról emelte át. A szerző Heidi Stevenson, a GaiaHealth.com oldal néhai tulajdonosa (idén márciusban hunyt el). Mi több, egy rendkívül komoly arcú doktorbácsi (Dr. Robert J. Rowen - saját állítása szerint „független gondolkodó”) is cikket írt a témában, aminek rövid konklúziója az, hogy aki cukorbeteg, messzire kerülje az inzulint, mert veszélyesebb, mintha nem kapna kezelést. De ezek még mindig nem az eredeti írások, az alapot adó cikk ugyanis a The Journal of Clinical Endocrinology and Metabolism nevű szaklapban jelent meg. A magyar cím kellően rémisztő volta miatt érdemes boncolgatni az irományt. Sajnos nem tudtam elkerülni, hogy ne másszunk bele néhány egészségügyi szaktémába, de aki a tejes cikket túlélte, most sincs aggódásra oka.
Teszed le azonnal?! Meghalsz!
Kedves Olvasóink!
Elindult az Alimento.hu oldal, ahol sok szeretettel várjuk minden eddig olvasónkat. Az új felületre az új tartalmak mellett a korábbi cikkek frissített, átdolgozott változatai is folyamatosan felkerülnek.
A blog.hu felületére feltöltött cikkek a továbbiakban teljes körűen elérhetőek maradnak.
KEZDJÜK AZ ELEJÉN
A magyar változat az alábbi címmel fogadja az olvasót: „Az inzulin megkétszerezi a halálozási arányt a 2-es típusú cukorbetegségben. Tanulmány.” A csalafintaság már van az elején, hogy amit olvasunk, az NEM tanulmány. A forrásként felhasznált cikk a tanulmány, ennek hivatkozását az eredeti angol cikk még közli, a magyar változat nem (ejnye, ejnye). Az eredeti cikk címe „Mortality and Other Important Diabetes-Related Outcomes With Insulin vs Other Antihyperglycemic Therapies in Type 2 Diabetes”, ami egy elég nyakatekert nyelvi alkotás, de röviden arról van szó, hogy az inzulinnal és egyéb antihiperglikémiás (nálunk inkább az antidiabetikus szó honosodott meg) terápiákkal kezelt, 2-es típusú cukorbetegek körében vizsgálták a halálozást és cukorbetegséghez kapcsolódó szövődmények előfordulását.
A semleges angol címhez képest a bulvár-változat két állításra épít: 1. Az inzulinnal kezelt cukorbetegek körében a halálozási adatok kétszeresen magasabbak valami máshoz képest. 2. Ennek oka maga az inzulinkezelés. A helyzet az, hogy az első állítás még nagyjából igaz, bár a képet illendő egy kicsit árnyalni. A második állításnál viszont már olyan dolgot fogalmaztak meg, ami nagy jóindulattal sem állja meg a helyét.
AZ EREDETI TANULMÁNY
A tanulmány egy már meglévő adatbázis (UK General Practice Research Database) eredményeit elemezte (retrospektív kohorsz vizsgálat keretében) a 2000-2010-es évek adatsorai alapján. Csaknem 85 ezer alapellátásban résztvevő beteg adatait elemezték, akik öt különböző kezelést kaptak: metformin, szulfonilurea, metformin + szulfonilurea, inzulin, inzulin + metformin.Ezen személyek körében vizsgálták a terápia során fellépő meghatározott, cukorbetegséghez köthető szövődmények előfordulását ill. a halálozási adatokat.
Konklúzióként a szerzők megállapították, hogy az inzulinkezeléshez magasabb halálozási és megbetegedési arány társult. Viszont hangsúlyozzák, hogy az eredmények értékeléséhez figyelembe kell venni a csoportok kiindulási jellemzőiből fakadó különbségeket ("Differences in baseline characteristics between treatment groups should be considered when interpreting these results").– márpedig ilyen különbségek azért akadnak. Az adatok összevetését több szempontból problémásnak tartom, ezekről a későbbiekben még szó esik. Sajnos ezen szempontok figyelmen kívül hagyása félreérthetővé teszi a kutatás eredményeit, ahogy Stevenson asszonyság, és írásainak átvevői is félreértették.
A CUKORBETEGSÉG GYÓGYSZERES TERÁPIÁJA
A különböző terápiák ilyen típusú összehasonlítása nagy óvatosságot igényel: ezek ugyanis nem párhuzamosan alkalmazott terápiás intervenciók, hanem egymás utáni fokozatok. Erről sem Stevenson cikkében, sem a magyar változatban nem esik szó.
A 2-es típusú cukorbetegség fő problémája az inzulinhatás elégtelensége (inzulin-rezisztencia + relatív inzulinhiány). Mivel a saját inzulintermelés is fokozott (a béta sejtek kimerüléséig), a kívülről bevitt inzulin alapvetően nem oldja meg a problémát. Ma már rendelkezésre állnak inzulinrezisztenciát csökkentő hatóanyagok, a gyógyszeres kezelés első lépést mindig ezek jelentik. Második körben jönnek az inzulinszekréciót fokozó szerek és csak végső esetben jön a külső inzulin. A gyakorlatban ez kissé bonyolultabb, mert sokkal több hatóanyagból, készítményből (és ezek kombinációiból) válogathatnak a kezelőorvosok és az egyéni anyagcsere-állapot, egészség és az életmód jelentősen befolyásol(hat)ja a megválasztott terápiát.
 2-es típusú diabétesz gyógyszerészeti protokollja (UK) - katt a képre a nagy változatért.
2-es típusú diabétesz gyógyszerészeti protokollja (UK) - katt a képre a nagy változatért.
Az alkalmazott terápiás eszközök következményeinek összehasonlításakor azt is figyelembe kell venni, hogy az inzulinhoz képest az orális antidiabetikumoknak vannak „extra” hatásai is, amik befolyásolják a szövődmények kialakulását. Nézzük először az öt kategóriában szereplő három hatóanyagot:
Metformin
A diabetológiai gyógyszerek egyik legjobbja a metformin (konkrétan a biguanid hatóanyag-csoport, ebből egy a metformin). Az inzulin elválasztását minimálisan befolyásolja, viszont gátolja a cukorszintézist a májban (glükoneogenezis) és javítja a perifériális szövetek (főként az izomszövet) cukorfelvételét, lényegében csökkenti az inzulin-rezisztenciát. A bélben is gátolja a glükóz-felszívódását (ez okozza a leggyakoribb mellékhatását: a hasmenést). Ami még fontos, hogy jó hatással van a vérzsírokra, emeli a HDL lipoproteinek szintjét, gátolja a vérlemezkék összecsapódását és vérnyomáscsökkentő hatása is van: közvetlenül csökkenti több, cukorbetegséggel társuló szövődmény kockázatát. Olyan extrákról ne is beszéljünk, hogy már a daganatok elleni bevetését is fontolgatják.
Mellékhatása a hasmenés, tejsav-acidóis léphet fel (ez azért elég ritka), illetve hosszú távú használata a B12 vitamin hiányát okozhatja.
Metformin: hatásos antidiabetikum extra jó tulajdonságokkal.
Szulfonilurea
A szulfonilurea hatóanyag-csoportra épülő típusú gyógyszerek fő hatása, hogy serkentik az inzulin termelését, de szintén csökkentik a máj cukortermelését és javítják az inzulin-érzékenységet. Szintén rendelkeznek trombózisgátló hatással és antioxidánsként is működnek – ezzel szintén csökkentik több szövődmény kockázatát. Mellékhatása lehet hipoglikémia, felléphet súlygyarapodás, idős korban hosszú távon nem alkalmazhatók. Mivel serkenti az amúgy is túlhajtott béta-sejtek inzulin-elválasztását, fokozhatja azok pusztulását.
Ő meg a glibenclamid, egy 2. generációs szulfonilurea.
Inzulin
A harmadik, összehasonlításba bevont hatóanyag maga az inzulin volt. Az inzulin monoterápia a 2-es típusú cukorbetegségben ritka, a tanulmányban az inzulin monoterápiás kezelések aránya csak 3,6% volt további 3,1% kapott inzulint metforminnal - összesítve is mindössze 15 betegből 1 kapott inzulint, csak és kizárólag inzulint pedig 28 betegből 1.
A külföldi és hazai iránymutatások szerint is csak súlyos anyagcsere-zavarok esetén (pl. diabéteszes ketoacidózis) és a saját inzulintermelés kimerülése esetén van abszolút indikációja, illetve olyan esetekben alkalmazzák (pl. műtétek, intenzív orvosi ellátás), amikor az anyagcsere más módon (étrend, kombinált gyógyszeres terápia) nem kontrollálható. Inzulinkezelést alkalmaznak un. „break-through” kezelésben, amikor egy nagyon rossz anyagcsere-állapotban lévő cukorbetegnél már az orális antidiabetikumok hatástalanok, de van még saját inzulintermelés. Ilyenkor egy átmeneti időszakban a külső inzulinnal rendezhető az anyagcsere és vissza lehet térni az orális antidiabetikumokra vagy kombinált terápiákra (inzulin + gyógyszer).
Ő pedig az inzulin. Igen macerás és drága az előállítása – ráadásul csak szükségmegoldásként jó.
A gondot itt az jelenti, hogy inzulinkezelésnél a 2-es típusú cukorbetegség alapproblémája, az inzulin-rezisztencia továbbra is fennáll, lényegében ugyanazokat a magas inzulin-vérszinteket kell produkálni, mint amit a szervezet a saját termelésével fenntartana (de már nem tud). Egy inzulinos 2-es típusú cukorbeteg az 1-es típusú cukorbetegségben alkalmazott egységszám másfél-kétszeresét is igényelheti (saját inzulintermelés mellett!). A fennálló ill. fokozódó inzulinrezisztencia és a rendkívül magas inzulinszint önmagában fokozza a cukorbetegség szövődményeinek gyakoriságát, ehhez adjuk hozzá, hogy az inzulin nem rendelkezik azokkal a másodlagos pozitív hatásokkal, amivel pl. a metformin. További probléma, hogy a legjobb inzulin-adagolási rendszer sem képes olyan finom szabályozásra, mint amit a szervezet működtet.
És akkor itt mondhatnánk, hogy "tehát a cikknek igaza van, mégis gyilkol az inzulin". Hát nem. A problémát továbbra is a rendkívül rossz anyagcsere-állapot okozza, s a rendelkezésekre álló megoldások közül még mindig az inzulin adása a legkisebb rossz. Inzulin hiányában sokkal rosszabb helyzet alakulhatnak ki, ami rövid távon súlyos szövődményeket okozna. Itt jön be a képbe az, hogy nem mindegy, mit választunk viszonyítási alapnak: a kutatók a metforminnal a jelenleg ismert leghatásosabb antidiabetikumhoz kezdtek el viszonyítani, amit ráadásul a legjobb anyagcsere-állapotban lévő betegek kapnak. Minden más csoportban egy fokkal romlott az anyagcsere-státusz és ezzel együtt emelkedett a szövődmények okozta megbetegedési (morbiditási) és halálozási (mortalitási) kockázat. Joggal felmerül a kérdés, hogy ha nem a metformin, hanem az inzulin a referencia, akkor a címet módosították volna-e úgy, hogy "a metformin felére csökkentette a halálozást"?
VALÓBAN GYILKOL-E AZ INZULIN?
A továbbiakban a magyar nyelven megjelent írást vesszük kissé részletesebb vizsgálat alá:
Egy új tanulmány egyértelműen bizonyítja, hogy a 2-es típusú cukorbetegség szokásos terápiája gyilkos: több mint kétszeresére emeli a halálos esetek számát.
A tanulmány csak azt mutatta ki, hogy az inzulinnal kezelt betegek körében magasabb a szövődmények és a halálozás gyakorisága más terápiás eszközökkel kezelt betegcsoportokhoz képest. A különbségek okára nézve nem bizonyított semmit – azt sem, hogy az inzulin a felelős a különbségért. A „gyilkos” inzulinról azért sem érdemes beszélni, mert ha nem lenne, akkor jó eséllyel még rosszabb megbetegedési, halálozási adatokkal kellett volna szembenéznünk.
A kezelés jogosultsága mindig is helytelen kritériumokon alapult - hasonlóan a legtöbb gyógyszeres kezeléséhez.
„Heidi Stevenson megmondja a frankót” rovatunkat olvasták. A mondat angol változata itt egy kicsit kifejezőbb volt, az „irrelevant criteria” kifejezést használta, ez inkább „lényegtelen” jelentéssel fordítható. Az eredeti tanulmányt olvasva egyébként nem értem, mire gondolhatott a szerző, ugyanis semmilyen kezelési kritériumot nem minősített, kezelés típusokat hasonlított össze.
Oly természetesnek tűnik: a cukorbetegeknek inzulint kell kapniuk. Az 1-es típusú cukorbetegségnél, melyben a hasnyálmirigy nem állít elő inzulint, ez valószínűleg igaz. Azonban a modern orvosok rutinszerűen adnak inzulint a 2-es típusú cukorbetegségben szenvedőknek, csak azért, mert csökkenti a vércukorszintet.
Az orvosok nem adnak „rutinszerűen” inzulint a 2-es típusú cukorbetegeknek, egyáltalán nem "természetes", hogy egy 2-es típusú cukorbeteg inzulint kap. Az angol (UK) diabetológiai protokollok esetében sincs szó erről: a kezelés első körében metformint vagy szulfanilurea készítményt kapnak a betegek, utána jön a kombinált gyógyszeres terápia és csak az utolsó fázisokban lép be az inzulin. A hazai kezelési metódus is ilyen elven működik, kiemelve a korai szakaszban az önálló dietoterápia lehetőségét (mi a gyógyszeres és inzulinos kezelés alatt is fontos). A sorrend nem véletlen, az orális antidiabetikumok alkalmazása terápiás hatékonyság, életminőség és finanszírozás szempontjából is optimálisabb az inzulinhoz képest.
| Kezelés | Arány |
| Metformin monoterpia | 53,4% |
| Szolfonilurea monoterápia | 14,8% |
| Metformin + szulfonilurea | 21,0% |
| Inzulin + metformin | 3,1% |
| Inzulin monoterápia | 3,6% |
A vizsgált mintában a különböző terápiás kategóriák aránya. Nagyságrendileg minden 28. beteget kezeltek csak és kizárólag inzulinnal.
A modern orvoslás önhittsége teszi lehetővé az olyan kijelentéseket melyek egyszerűen nincsenek bizonyítva. Ezen igazolatlan állítások alapján emberek ezrei - a cukorbetegség esetében milliói - részesülnek olyan gyógyszeres kezelésben és terápiában, melyek hatásosságát sosem bizonyították.
Igazából nem értem, milyen alapon állítja ezt a szerző. Eleve a tanulmány alapját képező összehasonlításban nem képezte a vizsgálat tárgyát a hatásosság vizsgálata – erre az adatsor eleve nem is volt alkalmas (pl. mert nincs benne definiált kontrollcsoport). Ráadásul mindegyik gyógyszer esetében vannak a hatásosságra vonatkozó korrekt információk. Az adatokat akár úgy is tekinthetem, hogy a gyógyszeres terápiák kifejezetten védő hatásúak voltak – feltéve, hogy egyenlőségjelet tehetünk a magas inzulinszint esetén a saját termelés és a külső bevitel közé. Érdemes arra felfigyelni, hogy a metforminnal kombinált inzulin esetében mennyivel is csökkentek a kockázati tényezők az önálló inzulinhoz képest!
Az eredmény, hogy a nagyközönség orvosi kísérletezéshez használt kísérleti nyulak tömegévé válik - olyan kísérlethez, amely nincs sem dokumentálva, sem elemezve!
Hát éppen nem erről van szó. Ha diabetológiai ellátás random választana a terápiás eszközökből, akkor talán mondhatnánk ilyet, de itt egy progresszív, folyamatosan korrigált rendszerről van szó. Ráadásul igen jól dokumentált a terápia, jelen esetben egy 10 éves időszakban, 85 ezer ember esetét dolgozták fel, maga az eredeti tanulmány is hangsúlyozza, hogy csaknem 300.000 beteg-évnyi tapasztalat áll a kutatás (nem kísérlet!) mögött. Akkor miért is mondja a szerző azt, hogy nincs elemezve? És ha a PubMedet nézzük (aki legalább olyan jó barátunk, mint a Google), a cukorbetegség kezelésével kapcsolatban tízezres nagyságrendben kapunk találatokat, más tematikus oldalakról, adatbázisokról nem is beszélve.
Ami számít, hogy az élet jobb minőségű és hosszabb lesz-e. De a gyógyszereket ritkán tesztelik ebből a szempontból. A kifogás általában az, hogy túl sokáig tartana. De, ha ez egy érvényes magyarázat lenne, akkor látnánk, hogy a szabályozó hatóságok az összes új gyógyszerrel kapcsolatos tapasztalatot alapos és hivatalos ellenőrzés alatt tartják a használat első éveiben. De ez egyszerűen nem történik meg.
A helyzet az, hogy nagyon is fontos az életminőség kérdése a terápiás eszközök megválasztásában. Gondoljunk arra, hogy a súlyos és gyakori mellékhatások képesek visszaszorítani egy gyógyszer alkalmazását, a gyógyszerváltások mögött is sokszor az életminőséget befolyásoló hatások állnak. Az életminőség szempontjából a legrosszabb megoldás szintén az inzulin, hiszen jelentősen beleszól az étrend kialakításába, sokkal erősebb kontrollt követel meg (sorozatos vércukor-mérések, időponthoz kötött inzulinadás - étkezés) és az alkalmazása is körülményesebb. A „tablettás” kezelésnél is vannak dolgok, amikre figyelni kell, de ez messze nem összemérhető az inzulin „macerájával”.
A helyzet az, hogy a gyógyszerekkel kapcsolatban általában nem szűnnek meg a vizsgálódások akkor sem, amikor „piacra kerülnek”. A gyártóknak is érdeke és a hatóságok sem nagyon veszik le a szemüket a készítményekről. Elég felszínes kereséssel is meg lehet találni azokat az eseteket, amikor egy-egy hatóanyag esetén újabb és újabb vizsgálatokat indítottak. Egyes szulfonilurea hatóanyagok esetében az (ősgonosz) FDA külön szemmel tartja a készítményeket ugyanis felmerült a gyanú, hogy emelhetik szív-érrendszeri szövődmények gyakoriságát.
Ahelyett, hogy a fontos következményekre figyelnének, helyettesítőket használnak. Ezek az ún. mutatók köztes eredmények, melyekről feltételezik, hogy a jótékony hatást jelzik. Az inzulin esetében a mutató a vércukorszint. Az inzulin a glükóz (vércukor) sejtekbe juttatásához szükséges, hogy energiát tudjanak termelni. Így az inzulin csökkenti a vércukorszintet. Ha a mesterséges gyógyszeripari inzulin a vércukorszintet "normálisabb" szintre hozza, a kezelést eredményesnek tartják.
Nem igazán értem, mi a rossebet kellene figyelembe venni az inzulin esetében? Ha a szervezetben lévő inzulin a vércukorszintet „normálisabb” szintre hozza, az a dolgok rendes menete. Ha ezt a szervezet nem tudja megtenni, akkor segíteni kell neki, ha kell, külső forrásból származó inzulinnal. Persze a legjobb, ha mind a vércukor, mind az inzulinértékek normalizálódnak, de itt elég lerobbant anyagcseréjű emberekről volt szó. Az anyagcsere állapot általános megítélésre használt HbA1c értéke 8,5-9,6% között volt (legmagasabb éppen az inzulinos csoportokban). A diabétesz diagnosztikus határértéke pedig 6,5%, a 8% feletti értékek fokozott megbetegedési kockázatot jelentenek, a 9,6%-os HbA1c már folyamatosan 12-13 mmol/l körüli vércukorszinteket mutat.
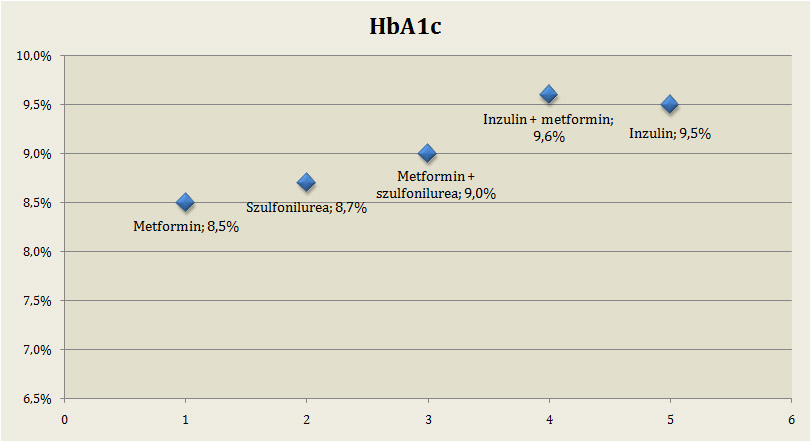
A diabéteszes szövődmények egyik legfontosabb előrejelzője a HbA1c értéke. A skála alján a 6,5%-os érték az, ami alatt kellene lennie egy korrekt anyagcsere-státuszú cukorbetegnél. Még a metforminos csoport értéke is elfogadhatatlanul magas, a többiekéről nem is beszélve.
Miként ez a tanulmány kimutatta, a mutatók egyszerűen nem alkalmasak arra, hogy bizonyítsák egy kezelés eredményességét.
Ezt nem mutatta ki a tanulmány, mert nem képezte a vizsgálat tárgyát, de az adatok sem voltak erre alkalmasak.
A 2-es típusú cukorbetegség esetében a probléma nem az inzulintermelés hiánya, és nem is a magas vércukorszint. A probléma a sejt képtelensége arra, hogy az inzulint a glükóz vérből sejtbe juttatására használja. A probléma az, hogy a sejt inzulin-felhasználó képessége meggyengült. Akkor hogy is lenne jó hatású több inzulint adni, amikor a sejtek annyit is képtelenek hasznosítani, ami már eleve ott van? Egyértelmű, hogy ez nem vezet eredményre.
Elég nyakatekert magyarázat, inzulin-rezisztenciát akarja elmagyarázni, de eléggé sántikálós módon. A 2-es típusú cukorbetegség inzulinrezisztenciára és relatív inzulinhiányra alapul. Az inzulinezisztenciára a szervezet fiziológiásan is az inzulintermelés növelésével reagál (hiperinzulinémia), ez már akkor fennáll, amikor még nincs mérhető eltérés a terheléses vagy éhomi vércukor-szintekben (DE hiperinzulinémia fennállhat inzulinrezisztencia nélkül is). Amikor az inzulinrezisztencia már meghaladja a szervezet szabályozási lehetőségeit, akkor jelenik meg cukorbetegség. Ha az inzulin-rezisztenciát nem sikerül csökkenteni, akkor kell az inzulint pótolni, különben a tartósan magas vércukor-értékek kezdik leamortizálni a szervezetet (pl. a vesét). Szóval ez egy kicsit bonyolultabb ügy, mint az inzulin-hasznosítás kérdése (pl. az inzulinhasznosítás zavarát okozhatja genetikailag determinált receptorhiba is).
Az inzulin-terápia lényege nem az, hogy teletoljuk a szervezetet inzulinnal, hanem hogy ne engedjük elszállni a vércukor-értékeket és megóvjuk a béta-sejteket a kimerüléstől. Ezek ugyanis az egészséges anyagcserében megszokott teljesítményhez képest messze magasabb teljesítményen működnek akár éveken, évtizedeken keresztül. Ha elpusztulnak, akkor aztán tényleg elkerülhetetlenné válik az inzulin.
Miként a tanulmány megmutatta, az inzulin testre erőszakolása valójában még rosszabb következményekkel jár. Hány évtizede divatos ez a terápia? Ezen időszak alatt végig megfelelőnek tartották, mert csökkenti a vércukorszintet. De a fontos következményeket - életminőség és élettartam - nem vették figyelembe.
A tanulmány ilyen tekintetben nem adott releváns információkat. Az egyetlen következtetés, amit viszonylag nyugodt szívvel le lehet vonni, hogy azok a cukorbetegek, akiknél már szükséges az inzulin adása akár önállóan, akár más gyógyszerekkel kombinálva, sokkal rosszabb életkilátásokkal rendelkeznek. Ez azonban nem feltétlen az inzulin hibája, ezeknek az embereknek az anyagcsere-státuszuk alapból sokkal rosszabb volt, képtelenek voltak más eszközzel a vércukor-értéket a céltartományon belül tartani (hogy ez miért volt így, arról sincs információ).
KIEGÉSZÍTÉS
A megoldás természetesen az inzulinrezisztencia lecsökkentése vagy megszüntetése volna megfelelő étrenddel.
Sajnos az angol cikk szerzője az orvosok szidása közben nemes egyszerűséggel megfeledkezik arról, hogy a 2-es típusú cukorbetegség alapvetően életviteli tényezőkre vezethető vissza, s étrendi, életviteli változtatások nélkül a legjobb gyógyszeres terápia sem képes megállítani a progressziót (maximum lassítja azt). Az idézett a mondat már nem is az angol forrásból, hanem Szendi Gábor kiegészítéséből származik, és ebben lényegét tekintve igaza van.
Korai szakaszban diagnosztizálva a 2-es típusú cukorbetegséget még étrendi úton is komoly javulást lehet elérni és minden későbbi terápiás szakaszban erre komoly hangsúlyt kell fektetni – ebben a kezelési protokollok is egyet értenek. A kutatás alanyait elnézve ilyen tekintetben nagyon komoly problémák voltak: az átlagos súly a férfiaknál 94, a nőnél 82 kg volt (sajnos BMI adatokat nem közöltek, pedig az informatívabb lett volna) – hát nem modellalkatú a társaság.
Ma a cukorbetegek étrendjében előírják a finomított szénhidrátok fogyasztását - azt, amitől megbetegedtek. A 2-es típusú cukorbetegnek nem volna szabad finomított szénhidrátot, se tejtermékeket fogyasztania, mindegyik növeli ugyanis az inzulinrezisztenciát.
A klasszikus cukorbeteg étrendek a napi energia-igénytől függően többségében 140-160-180 grammnyi, alacsony/mérsékelt glikémiás indexű szénhidrátot tartalmaznak. Ez a teljes energiabevitel 50%-át jelenti (20% fehérje, 30% zsír). Ez mennyiségében jelentősen elmarad egy átlagos étrend szénhidrát-tartalmától. Gyógyszeres terápia mellett azonban a szénhidrátbevitel extrém lecsökkentése nem is ajánlott a hipoglikémia veszélye miatt.
Összetételét tekintve a magas feldolgozottsági fokú (finomított), magas glikémiás indexű (GI>70) élelmiszerek egyáltalán nem ajánlottak. A közepes glikémiás indexű kategóriában is vannak komoly megszorítások, jellemzően a bevitt szénhidrát-mennyiség függvényében. Csak az alacsony szénhidrát-tartalmú, rostos élelmiszerek esetében van viszonylag szabad keze a kedves betegnek.
A tejtermékek esetében megint fontos kérdés a mennyiség és a minőség. A tejcukrot be kell számolni a napi szénhidrát-bevitelbe, de a sajtok esetében ilyennel gyakorlatilag nem kell számolni.
A megoldás pl. a paleolit táplálkozás volna.
Mi más?
Viccet félretéve. A paleolit rendszerű étrendben vannak olyan tényezők, amik egy cukorbeteg étrendben használhatók. Mind az EJCN vizsgálatban, mind Lindeberg (aki cukorbetegeken végzete a kísérletet) esetében látható (részletek itt), hogy a paleolit étrend jelentős szénhidrát-bevitel (ezzel együtt energia-bevitel) csökkenést eredményezett.
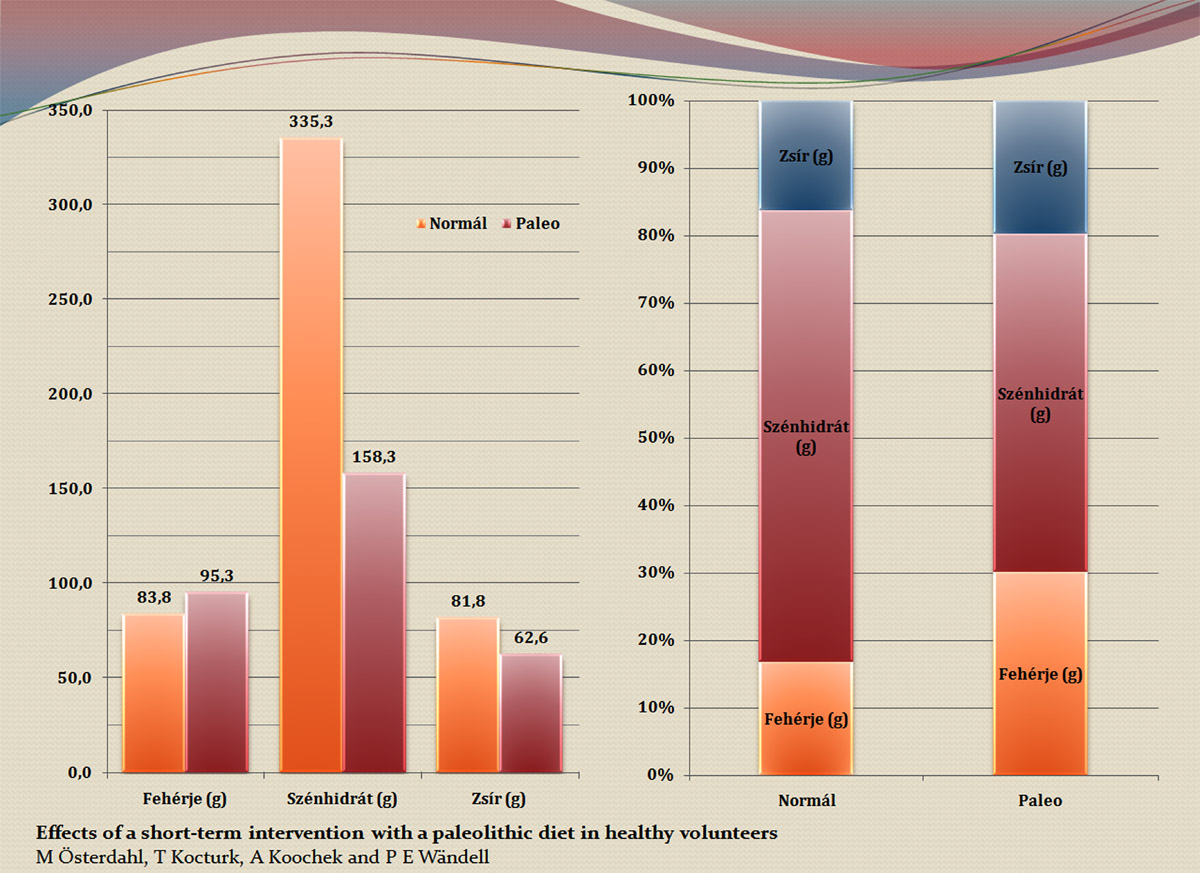
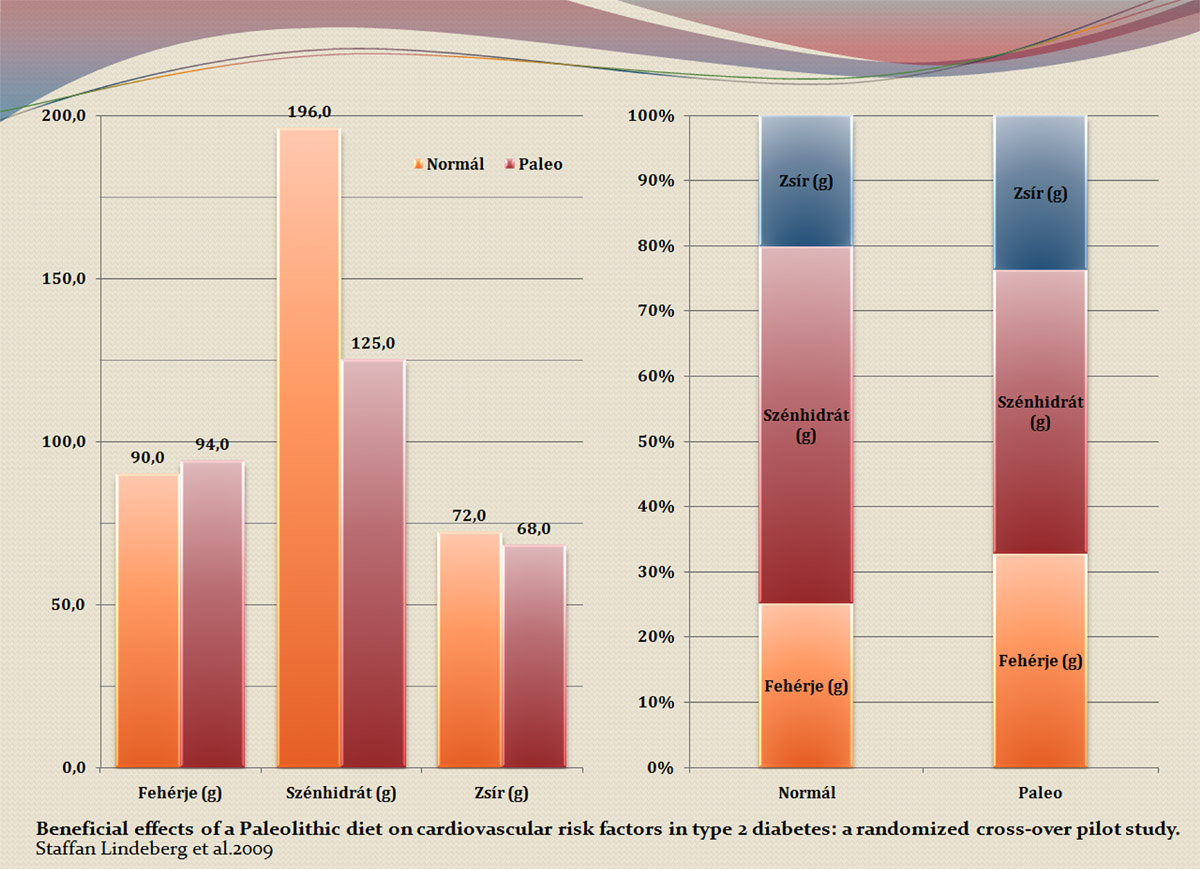
A két, viszonylag korrekt étrendi kísérlet eredményei paleo vs. nem plaeo étrend tápanyag-összetételét illetően.
A gabonafélék, a burgonya kiiktatása erősen redukálta az étrend szénhidrát-tartalmát, ráadásul a paleolit étrend kerüli a magas glikémiás indexű élelmiszereket, ami egy 2-es típusú cukorbeteg étrendjében igen jól jön. A már említett két vizsgálatban a paleo kisebb energia-bevitelt biztosított, ami a testsúly rendezéséhez nem elhanyagolható szempont. A paleolit étrend egyes változataiban fő tápanyag-arányait tekintve nem áll túl messze attól, amit a 2-es típusú cukorbetegeknek ajánlunk. Az óvatos megfogalmazás annak szól, hogy igazából még mindig kérdés, mi is az "igazi" paleolit étrend - az egyes irányzatok előszeretettel zárják ki egymást a paleolit kategóriából (lásd még az "igazó skót" címszó alatt).
Mielőtt azonban örömtüzeket gyújtanánk: a paleolit étrend ajánlási rendszere (amennyiben beszélhetünk ilyenről) nem teljesen kompatibilis 2-es típusú cukorbetegséggel. A paleolit étrend egyes tiltásai (pl. hüvelyesek) nincsenek közvetlenül hatással a cukorbetegségre, így ebben a megközelítésben indokolatlanok. Másrészt maga a cukorbetegség és a társuló szövődmények kezelése egyénre szabott étrendet igényelhet, ami nem fedhető le egyetlen univerzális paleolit étrenddel.
Nem kell bizonygatni, hogy ez hatásos, mert már több százan letették az inzulint és meggyógyultak. Ők már nem fognak idő előtt meghalni.
De, kell bizonygatni. Ez különbözteti meg a szélbe kiáltott lózungokat a tudományos eredményektől. Szeretném látni az erre vonatkozó publikációkat – minimálisan olyan színvonalon, ahogy pl. Lindeberg publikált a saját, 2-es típusú cukorbetegeknél végzett vizsgálatairól. Igény lenne rá, mert nem vagyunk elhalmozva ilyen publikációkkal. Egy kicsit hihetőbb lenne, mint Heidi Stevenson irománya.
Azt egy kissé elhamarkodottnak tartom, hogy aki „leteszi az inzulint” azt egyből gyógyultnak tekintsük. Adottak bizonyos anyagcsere paraméterek (pl. a HbA1c), amiknél tartósan egy adott tartományban kell megmaradni.És még akkor is kérdés, hogy ez valóban gyógyulás vagy csak remisszió. Lenne keresnivalója ilyen vizsgálódásoknak, de a színvonal nem a „sikertörténetek” kategóriája. Tévedés ne essék, van publikációknak egy olyan típusa, ahol kis számú (vagy egyetlen) esetet dolgoznak fel, de ott is követelmény a be- és kimeneti paraméterek korrekt meghatározása, mérése, a befolyásoló tényezők tisztázása.
NÉHÁNY GONDOLAT A CUKORBETEGSÉGRŐL
A cukorbetegség valóban a jelenlegi népegészségügyi problémák koronázatlan királya. A 65. életév előtt bekövetkező (korai) halálozások ~30%-ért a cukorbetegség a felelős. Kis hazánkban a nyilvántartott cukorbetegek száma 100.000 főre 9.747 (KSH, 2009), vagyis minden 10. ember érintett. És ehhez még fejben adjuk hozzá azokat a személyeket is, akiknél nem diagnosztizáltak cukorbetegséget, mert még pre-diabetikus státuszban annak, vagy nincsenek bent az ellátórendszerben. A diabétesz diagnózisok száma a 45. életév után kezd el drasztikusan emelkedni, az 55. év felett kb. minden 4-5. ember cukorbeteg. Ezek az adatok önmagukban is riasztóak, de ehhez tegyük hozzá, hogy az EU átlaghoz képest kifejezetten rosszul állunk.
A 2-es típusú cukorbetegség (ide értve most a társult betegségeket és a szövődményeket) és az életviteli tényezők kapcsolata közhely - de ennek ellenére igaz. Alapvetően több kockázati tényező tartós együttállása szükséges a cukorbetegség kialakulásához, de ezekben a jelenlegi életmódunk igen jól teljesít.
A fő tényező a szükségleteknél magasabb energia-bevitel, aminek részét képezi a rossz, mennyiségében és minőségében is kifogásolható szénhidrát-fogyasztás. A hazai lakosság a KSH adatai alapján nagyságrendileg legalább 50-100 g szénhidrátot visz be naponta szükségleten felül (ez konkrétan 350-400 g közötti mennyiséget jelent). Összetételét tekintve pedig megnőtt a magas glikémiás indexű, egyszerű szénhidrátokban gazdag források fogyasztása. Kiemelendő e téren a "rejtett" vagy "hozzáadott" cukor, ami az élelmiszerekbe kerül azok élvezeti értékének javítása érdekében (legyen édes, mert a t. vásárló nem veszi meg különben). Ha valaki akar szörnyülködni akar, nyugodtan tekintse meg ezt a cikket.

30 g termékben 9 g cukor. Gratulálunk (forrás).
A cukorbetegség esetén az igazi fegyver a prevenció lenne, annak is egy igen korai változata, amit egészségnevelésnek hívnak. És hát e téren nagyon rosszul állunk - elég megnézni az ifjak étkezési szokásait. A felnőttkorú hazai lakosság egészségtudatossága is elég alacsony szintű, nagyjából kimerül abban, hogy a magas cukortartalmú termékeket lecserélik édesítő szerekre, azért ez messze elmarad attól, ami hatékony prevenció lehetne. Nincs mozgáskultúránk, s miközben milliárdokból építünk stadionokat a nem létező hazai futballnak, az (egyébként jogosan) emelt óraszámú testnevelés órákat nem lehet megtartani, mert nincsenek tornatermek. A népsport területén kb. ugyanilyen jó a helyzet, hozzátéve, hogy az emberek mozgásra vonatkozó motivációja általában véve az életkorral együtt romlik.
S persze lehet szidni a magyar egészségügyet, de sokat ne várjunk, amikor a hatályos jogszabály (60/2003. (X.20.) EszCsM rendelet) szerint a diabétesz szakrendelésen illetve szakambulancián 0,5 fő dietetikus foglalkoztatása az elvárás, értsd: a rendelési idő felében nincs dietetikus. Fekvőbeteg szakellátásban pedig 100 ágyra jut egy dietetikus, az pedig külön kérdés, hogy a napi 8 órából mennyi az adminisztráció és mennyi az "ágy melletti" idő. Na, nem morgolódok ezen tovább.
Ma már számos alternatív étrendi irányzat lovagol a szénhidrát-problémán, egyelőre nem indultak zuhanásnak a diabétesz incidencia mutatószámok. Hasonló a helyzet a hivatalos ajánlásokkal:a WHO most pöccintette meg a témát, hogy a napi energiabevitel maximum 5%-a lehetne cukor - 2000 kcal esetében 25 g/nap. Ez nagyon korrekt kezdeményezés lenne, de erős a gyanúm, hogy a legtöbb emberről le fog peregni ez az ajánlás - az eddig hatályos 10%-os ajánlást sem tartájk be.
Az majd egy külön cikk témája lesz, hogy ehhez a kérdéshez melyik étrend hogyan viszonyul és annak mekkora a realitása, illetve milyen intézkedésekkel lehetne/lehetett volna kicsit rendbe tenni ezt a problémát - csak amolyan ötletbörze jelleggel.

Lelkesedés van - eredmények egyelőre kevésbé.
Ha tetszett az írás, oszd meg és/vagy kattints a tetszik gombra! A "Követés" alkalmazással 2020-ban is értesülhetsz a legfrissebb írásokról! Ha van véleményed, írd meg hozzászólásként! További érdekességek, aktualitások pedig Facebook oldalunkon.
A honlapon található anyagok, információk egyike sem irányul betegség vagy betegségek diagnosztizálására, és nem helyettesítik az egészségügyi szakemberrel történő konzultációt.
Források:
- Heidi Stevenson: Az inzulin megkétszerezi a halálozási arányt a 2-es típusú cukorbetegségben: Tanulmány. (fordította: Fehér Zsuzsa) URL: http://www.tenyek-tevhitek.hu/az-inzulinpotlas-ketszeres-halalozasi-kockazatot-eredmenyez.htm
- H Stevenson: Insulin Doubles Death Rate in Type 2 Diabetics: Study. URL: http://www.greenmedinfo.com/blog/insulin-doubles-death-rate-type-2-diabetics-study
- Why taking insulin is more dangerous for diabetics than taking nothing. RJ Rowen. 2013. URL: http://www.secondopinionnewsletter.com/Health-Alert-Archive/View-Archive/2184/Why-taking-insulin-is-more-dangerous-for-diabetics-than-taking-nothing.htm
- CJ. Currie, CD. Poole, M Evans, JR. Peters, C Morgan: Mortality and Other Important Diabetes-Related Outcomes With Insulin vs Other Antihyperglycemic Therapies in Type 2 Diabetes. J Clin Endocrinol Metab. Feb 2013; 98(2): 668–677. URL: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3612791/
- TYPE 2 DIABETES. National clinical guideline for management in primary and secondary care (update). 2008. URL: http://www.nice.org.uk/guidance/index.jsp?action=download&o=40803
- Rodríguez LAG, Gutthann SP: Use of the UK General Practice Research Database for pharmacoepidemiology. Br J Clin Pharmacol. May 1998; 45(5): 419–425. URL: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1873548/
- Effects of a short-term intervention with a paleolithic diet in healthy volunteers; M Österdahl, T Kocturk, A Koochek, P E Wändell;(2007) http://www.nature.com/ejcn/journal/v62/n5/full/1602790a.html
- T Jönsson, Y Granfeldt, B Ahrén, U Branell, Gr Pålsson, A Hansson, M Söderström, S Lindeberg: Beneficial effects of a Paleolithic diet on cardiovascular risk factors in type 2 diabetes: a randomized cross-over pilot study. URL http://www.cardiab.com/content/8/1/35
- DC Klonoff: The Beneficial Effects of a Paleolithic Diet on Type 2 Diabetes and Other Risk Factors for Cardiovascular Disease. J Diabetes Sci Technol. Nov 2009; 3(6): 1229–1232. URL: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2787021/
- Winkler G, Baranyi É: Gyakorlati diabetológia 2010. Melánia.
- Társadalmi helyzetkép 2010. KSH. URL: http://www.ksh.hu/docs/hun/xftp/idoszaki/thk/thk10_egeszseg.pdf
- 60/2003. (X. 20.) ESzCsM rendelet az egészségügyi szolgáltatások nyújtásához szükséges szakmai minimumfeltételekről URL: http://net.jogtar.hu/jr/gen/hjegy_doc.cgi?docid=A0300060.ESC
- WHO opens public consultation on draft sugars guideline. URL: http://www.who.int/mediacentre/news/notes/2014/consultation-sugar-guideline/en/
- Heidi Stevenson. URL: http://uk.linkedin.com/in/gaiaheidi
- Remembering Heidi Stevenson of Gaia Health. URL: http://www.activistpost.com/2014/03/remembering-heidi-stevenson-of-gaia.html
- Metformin. URL: http://en.wikipedia.org/wiki/Metformin
- Glibenclamide. URL: http://en.wikipedia.org/wiki/Glibenclamide
- Insulin. URL: http://en.wikipedia.org/wiki/Insulin
- Glycated hemoglobin (HbA1c) .URL: http://en.wikipedia.org/wiki/Glycated_hemoglobin